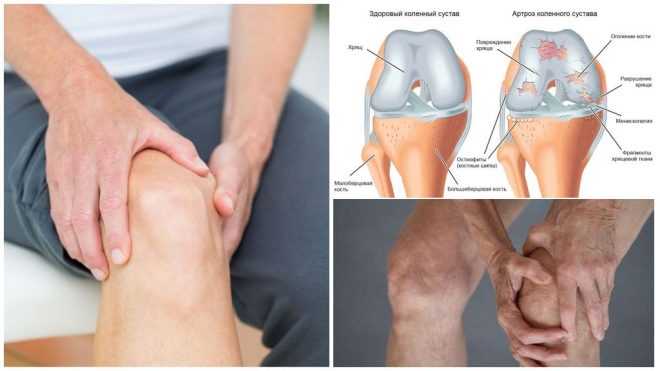
На медицинском языке артроз коленного сустава именуется гонартрозом. Чаще страдают женщины, развивается артроз обычно ближе к пятидесяти годам. Раньше возникает и тяжелее протекает гонартроз у полных женщин, одновременно отмечается формирование О-образной формы голеней – т.н. варус.
«Молодой» гонартроз характерен для профессиональных спортсменов, людей, перенесших травмы коленного сустава, длительно страдающих системными заболеваниями (ревматоидный или другой полиартрит). Нередко заболевание начинается вследствие повреждения и последующего удаления мениска.
Начало заболевания чаще постепенное, характеризуется непостоянными болями при ходьбе, особенно по лестнице и при вставании (стартовая боль). В дальнейшем дистанция безболевой ходьбы постепенно уменьшается, длительная ходьба и стояние становятся проблематичными. В покое, в положении сидя и лежа, боли, как правило, не беспокоят.
Нередко за артроз коленного сустава принимают другие проблемы, например, нестабильность коленного сустава, повреждение менисков или хряща, боль в области прикрепления сухожилий чуть выше или ниже колена. Кроме того, боль в области колена может возникать при асептическом некрозе головки бедренной кости (при отсутствии боли в области тазобедренного сустава!), проблемах с пояснично-крестцовым отделом позвоночника.
На ранних стадиях гонартроза, форма ноги практически не меняется (за исключением конституциональной варусной или вальгусной деформации), боли невыраженные и непостоянные, отмечаются длительные безболевые периоды. По мере прогрессирования заболевания начинает развиваться О- или Х-образная деформация голеней, сустав может выглядеть припухшим (но не покрасневшим, если нет системного заболевания или инфекции). Нередко над или под коленом образуются плотное округлое образование. Так выглядит наполненный избыточным количеством синовиальной жидкости верхний или задний заворот колена (киста Бейкера). Это состояние не является самостоятельной патологией, а только одним из проявлений гонартроза. Иногда, при скоплении слишком большого количества этой жидкости, она может опускаться на заднюю поверхность голени. Оперировать кисту Бейкера нужно или при очень больших размерах, или в случае сдавления подколенного сосудисто-нервного пучка, что бывает крайне редко.
На более запущенных стадиях заболевания боль возникает даже при незначительных нагрузках, долго колено болит после продолжительной ходьбы, ношения даже небольших тяжестей, длительного стояния или сидения в вынужденном положении. После достаточно продолжительного отдыха боль обычно проходит, но при возобновлении движения возникает вновь. Одновременно с болевыми ощущениями при ходьбе слышен хруст в коленном суставе (хруст без боли – не патология!), часто – неустойчивость, блокады (ущемление между костями коленного сустава поврежденных менисков, фрагментов хряща, синовиальной оболочки и т.п.). Нередко даже без выраженного болевого синдрома пациенты отмечают прогрессирующее ограничение движений в колене. Чаще ограничивается сгибание, но нередко пропадает возможность полностью разогнуть ногу – формируется контрактура коленного сустава.
В далеко зашедших случаях колено болит не только при движениях, но даже ночью, в постели. Становится трудно найти удобное положение, уложить ногу так, чтобы колено не болело. И все же, найдя правильное положение, человек обычно может заснуть. Очень часто сустав реагирует на смену погоды “крутящей” болью. Меняется и походка, она становится переваливающейся, из-за чего появляются боли в других отделах опорно-двигательного аппарата – спине, стопах.
Если на ранних стадиях заболевания возможно временное улучшение ситуации при снижении веса (это крайне важно в любом случае!!!), приёме противовоспалительных препаратов, внутрисуставных инъекциях хондропротекторов, то в поздних стадиях возможно только хирургическое лечение. Вариантов хирургии два – в случае выраженной деформации и разрушении хряща с одной (внутренней или наружной) стороны коленного сустава у молодых пациентов возможна т.н. корригирующая остеотомия, т.е. изменение оси большеберцовой кости с целью переноса нагрузки на более сохранный отдел. Мера временная, но для людей молодого и среднего возраста оправданная. Второй вариант – эндопротезирование, причем возможна замена только разрушенной половины сустава (много условий и ограничений), и всего сустава целиком.
